生活中心/綜合報導
高度使用3C產品者應該注意使用時間,並注重眼睛保健,否則,眼科醫師警告,易乾眼症上身,嚴重乾眼症合併角膜病變的患者有可能影響視力!奧斯卡眼科診所醫師麥令琴指出,台灣地區65歲以上人口有三分之一患有乾眼症,加上3C產品使用量增加,使得乾眼症有越來越年輕化趨勢。奧斯卡眼科診所院長張正忠呼籲,乾眼症狀包括乾澀、異物感、容易疲勞、起床時眼睛張不開、不明原因紅腫、早晚視力聚焦差異大等,應及早找專業醫師進行檢查,判斷是缺油型或是缺淚水型?
如何遠離乾眼症?張正忠點出,三少三多秘訣:少3C、少電視、少熬夜。多看遠,讓眼睛放鬆;多看綠色,綠色光譜是最溫和的,對眼睛的感光細胞傷害最少;多眨眼,讓眼球保持濕潤。麥令琴表示,造成乾眼症的原因很多,基本上可分為二大類:第一類是缺水型乾眼(淚液分泌量不足),第二類是蒸發型乾眼,也稱之缺油型乾眼(淚液蒸發過快),比例約2:8,其中,缺乏油脂層保護的主要原因是「瞼板腺功能障礙」,另由於化妝品清潔不周,蟎蟲寄居於睫毛毛囊,易導致瞼板腺功能障礙。
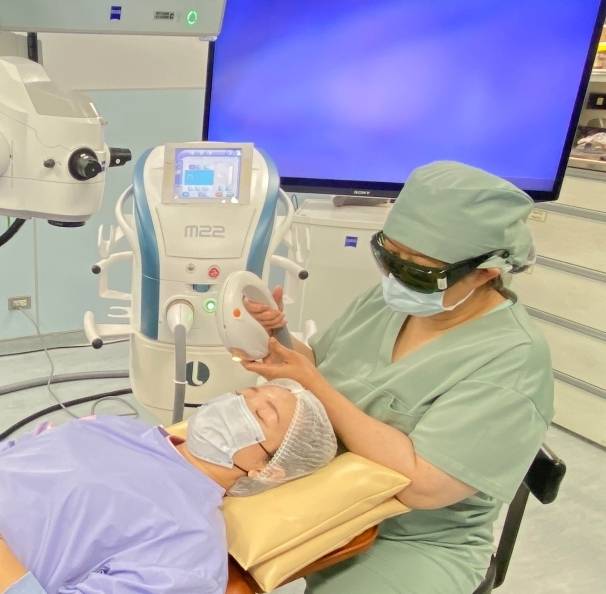
張正忠說,缺油型乾眼症、瞼板腺功能不好的人,少吃油炸、辛辣刺激性食物,睡前、起床一小時內不要碰3C,大腦需休息,防止過度使用,乾眼症、白內障、黃斑部病變、睡眠障礙,睡前一小時不宜再刺激大腦,褪黑激素、內分泌、神經傳導系統都會被破壞、打亂掉。麥令琴指出,瞼板腺功能異常患者,若放任不治療會造成管腺萎縮,甚或完全消失,腺體一旦嚴重萎縮後,即使再積極治療也不可逆,患者應及早找專業醫師檢查,以免嚴重干擾視品質。瞼板腺功能障礙患者,經由眼瞼板紅外線攝影、角膜生物染色、淚液油脂層分析、眨眼視覺功能測量等專業的檢查,依照臨床嚴重度區分,可採取脈衝光治療、眼瞼板清理疏通術、自體血清療法等選項搭配治療,少數自體免疫疾病的患者,尤其是有乾燥症者,需合併免疫風濕科會診,並提供相關藥物治療。


最後,張正忠提醒,乾眼症患者逐年增加,老花、遠視、眼睛過度使用患者罹患率較高,尤其,做過早期傳統的近視雷射角膜切割或白內障手術患者,發生乾眼症比率增高,有上述症狀必須積極檢查、治療。民眾3C產品使用頻率越來越高,罹患乾眼症求診治療的患者人數,今年較去年增加10~20%;以往發生在約60~70歲,最近年齡降到40~50歲,甚至高度3C使用者,罹患乾眼症年齡層降低至30幾歲。(責任編輯/謝振維)


